脳科学から見た統合失調症
統合失調症を科学的な視点から解説しています。
監修:仙波純一先生
さいたま市立病院
1.統合失調症は脳の病気です
統合失調症はその原因や病気のしくみも単一のものではないと考えられています。 しかし、それでも統合失調症は一般的な意味では「脳の病気」といえるでしょう。
現在では、統合失調症は母親の誤った育て方によって起こるものであるとか、 大きなストレスのあまり正気を失ってしまったことが原因であると考える医療従事者はいません。
それでは統合失調症はどういう意味で「脳の病気」なのでしょうか。
これをお話しする前に、まず脳のしくみと働きを簡単に説明しておきます。
1-1脳のかたち
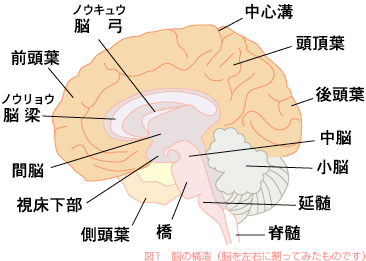
はじめにヒトの脳のかたちを調べてみましょう。
脳はおおきく、大脳・間脳・中脳・小脳・延髄に分けられます(図1)。
延髄・橋・中脳をまとめて脳幹といいます。ヒトの基本的な生命活動を担っている部位です。 延髄と橋は、脊髄からの知覚の情報や、小脳や大脳からの運動の情報を中継しています。
中脳は、視覚や聴覚の情報が脳に伝わっていくときの中継と調整の役を担っています。 一方、小脳は運動機能の調整をしています。間脳は視床とその下にある視床下部をさしていいます。 視床下部は自律神経系と脳内のホルモン系を支配しています。 視床はからだの隅々から大脳に至る知覚神経の中継点にあり、ここである種の情報の調整がおこなわれていると考えられています。
大脳は、大脳皮質とその下の大脳辺縁系に分かれます。 大脳皮質は知覚・記憶・言語・判断・認知などの高度な精神活動を担当しています。 大脳辺縁系は情動や本能などの働きに重要な部位です。 統合失調症では大脳皮質や大脳辺縁系あるいは視床などの機能が、様々なかたちで障害されているのではないかと考えられています。
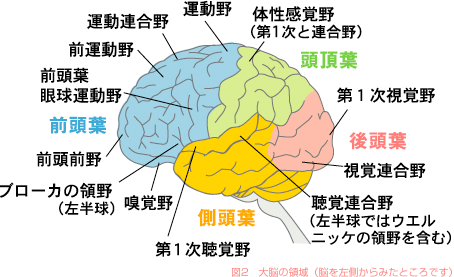
大脳皮質は前頭葉・頭頂葉・側頭葉・後頭葉に分類されます(図2)。
運動野や知覚野以外のほとんどの部分は連合野とよばれる部分でしめられています。
連合野では周りの大脳皮質と関連しあって、認知・判断・言語・記憶・学習・創造といったヒトの高度の精神機能を営むと考えられています。 最近の脳科学の進歩によって、脳の働きがだんだんと理解されてきました。 統合失調症でも大脳の機能がいろいろな方法で調べられ、いくつかの障害が報告されています。 いまのところ、これらの障害が病気の原因であるのか、あるいは症状に伴って起きているものなのかは議論の最中です。
また、報告する研究者によっても意見が一致しないこともあります。 これらの研究については、後に代表的な研究を紹介しようと思います。
1-2神経細胞(ニューロンの働き)
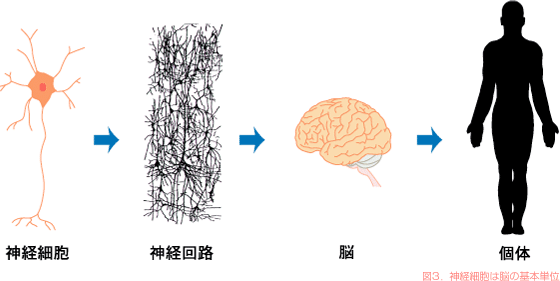
脳の構造をさらに細かく見ていきましょう。
脳の切片を顕微鏡で検索していくと、その基本単位はニューロンともよばれる神経細胞であることがわかります。
神経細胞は情報を伝達するために特殊化した細胞で、この神経細胞どうしが複雑な連絡網をつくって神経回路網を形成します。 この回路網のなかで情報の伝達や処理が行われます。 その結果が、最終的にはわれわれの思考や行動として表されると考えられます(図3)。 つまり、この神経細胞の働きを調べると、脳の働きをミクロなレベルで理解できるようになります。 従来の医学は生体の機能を細かく分析することに向けられていました。 その成果として、神経細胞でどのように情報が伝わるかが詳しくわかっています。
まず、神経細胞内では情報は電気的なパルスとして伝わります。 ところが、神経細胞どうしの間では、情報の伝達は神経伝達物質とよばれる化学物質を介して行われます。
脳に働くたくさんの薬は主にここの神経伝達物質による情報伝達の段階に働くことが知られています。 後に述べますが、統合失調症の治療薬も例外ではありません。
1-3神経細胞とシナプス
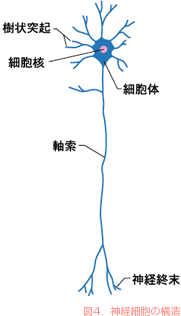
神経細胞は樹状突起とよばれる神経情報の受け手にあたる部分と、細胞核(ここに遺伝子が詰め込まれています)を含む細胞体、および神経情報を伝える軸索とに分かれています(図4)。
神経細胞の軸索は、よく見るとほかの神経細胞に接着してはいません。
狭い間隙を挟んでシナプスとよばれる構造を形成しています(図5)。
このシナプスで次の神経細胞への情報の伝達がなされるわけです。
神経細胞が電気的に活性化されると、パルス状の電気活動は軸索に沿って伝わっていきます。
このパルスが神経の末端までくると、神経伝達物質とよばれる化学物質が放出されます。
放出された神経伝達物質は次の神経細胞の樹状突起や細胞体上にある受容体とよばれる構造に作用します。
このところはちょっとややこしいですが、脳での神経の情報伝達を理解する上で大切です。
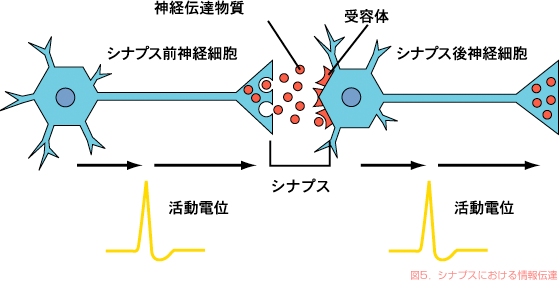
このように脳の情報伝達は神経伝達物質とよばれる化学物質を介して行われるので、脳は電線でつながっている機械の電気回路よりも複雑です。
神経伝達物質の種類は、少なく見積もっても数十存在するであろうと推定されています。
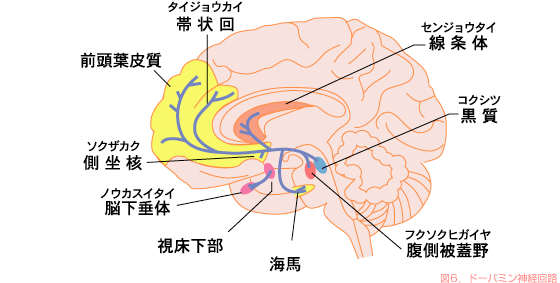
統合失調症で注目されているのはこのうちのドーパミンとよばれる神経伝達物質です。
このドーパミンを含む神経細胞は脳のなかにバラバラに存在するのではなく、いくつかのグループをつくっています。ドーパミン神経の経路を図6に示しました。
1-4神経伝達と脳の働き
このようにして、情報が次の神経細胞に伝わるとどうなるでしょうか。
ある場合はその細胞を電気的に興奮させ、情報をさらに次の神経細胞に伝えようとするでしょう。 あるいは逆に興奮している神経を抑制することもあります。
受容体に結合した神経伝達物質は、受容体を介して細胞のなかのいろいろなタンパク質を活性化します。 その結果、細胞は新しい機能を発揮するようになります。 さらに情報の一部は遺伝子に作用して、新しいタンパク質の合成を導くこともあります。
われわれが日常生活を送っているときに、脳は身体の内や外からいろいろな影響を受けています。 痛みのような身体的な刺激もありますし、喜びや悲しみなどの心理的な影響のこともあるでしょう。 また、自分では気づかないような、からだの内部の不調であることもあります。
このような影響は脳にいろいろな様式で働いて、脳は新しい環境に適応しようとしていきます。
その基本中の基本がこの神経細胞による神経伝達かもしれません。 もちろん、これはきわめて分析的で、あまりに単純化した説明です。
実際は複雑なヒトの精神活動の変化を、ある一つの神経伝達ですべて説明することはできません。

